初産が高齢出産になる予定であり、どんなリスクがあるのだろうかと気になっていませんか。
高齢出産は、母体や胎児へのリスクが高まることがわかっています。
しかし近年は、医療の進歩により高齢出産をする人が増えています。
この記事では、主に以下の内容を解説していきます。
・ 初産の高齢出産は何歳からなのか
・ 高齢出産のリスク
・ 40歳以上の高齢出産のリスク
この記事を読むと、初産が高齢出産であるときのリスクがわかり、これからの将来設計に役立てられますよ。
初産の高齢出産は何歳から?【35歳以上】
現在、日本産婦人科学会では初産で「35歳以上」を高齢出産としています。
ひと昔前の1980年代、平均初産年齢は約26歳で、初めての出産が30歳以上の場合は、高齢出産といわれていました。
それから40年経ち、女性の社会進出、晩婚化や不妊治療など、ライフスタイルの変化に伴い、高齢出産の基準は変化しています。
厚生労働省によると、2019年の平均初産年齢は約30歳と発表されているため、決して高齢出産が珍しいことではない時代になりました(※1)。
初産が35歳以上の高齢出産になる理由はさまざまあるでしょうし、赤ちゃんを迎えるということはとても素晴らしいことです。
しかし、高齢出産が母体と胎児にリスクをもたらすのは事実です。
これから出産を考えている35歳以上の初妊婦さんは、高齢出産のリスクを正しく知っておきましょう。
【状況別】初産が高齢出産であるときの5つのリスク

医療の進歩により高齢出産が増えていることは事実です。
ただし、高齢出産にはリスクがあることに変わりありません。
初産が高齢出産であるときのリスクを状況別に解説していきます。
妊娠に至るまでのリスク
妊娠に至るまでに起こるリスクは、下記の2点です。
・ 卵子の老化
・ ダウン症である胎児の妊娠
順番に解説していきます。
卵子の老化
女性は胎児の時にすでに卵子の元となる卵母細胞を全て用意しており、その数は約700万個。
卵母細胞はいったん分裂をやめて、排卵が始まるときを待っています。
初潮を迎えると月に一度、約1,000個の卵が目覚めて成熟した卵になろうとします。
そのうちの一つが成熟した卵となり、排出されるのが排卵です。
つまり、毎月多くの卵母細胞がなくなっていくのです。
卵母細胞は胎児のときに約700万個、生まれた時点で約200万個に減り、初潮を迎える頃には約20〜30万個。
そして37歳頃を過ぎるとその減少は加速していき、残りが1,000個以下になると閉経します。
おなかの中に用意されている卵母細胞は、あなたと同い年というわけなので、年齢が上がるにつれて「老化」していくことは避けられません。
ダウン症胎児の妊娠
卵母細胞が目覚めて成熟するまでには細胞分裂をして、細胞内の染色体が2つずつに分かれます。
しかし高齢になり、目覚めるまで時間のかかった卵母細胞はエラーが起こりやすくなるのです。
さらに排卵されるまで時間がかかった卵母細胞は、うまく分かれず、本来なら2本ずつになるはずの染色体が、1本や3本になってしまうことがあります。
多くは流産してしまうことが多いですが、21番目の染色体が3本になっている状態で生まれてくるのがダウン症です。
母親の年齢によって、ダウン症の胎児を妊娠する確率は異なります。
・ 30歳:952分の1(※2)
・ 34歳:500分の1(※3)
・ 40歳:106分の1(※4)
若い母親からも産まれますが、やはり高齢出産で割合が増えることは事実です。
(※2~※4)生殖補助医療の現状からみた特定不妊治療助成のあり方|厚生労働省
妊娠中のリスク
妊娠中に起こるリスクは、下記の2点です。
・ 妊娠糖尿病
・ 妊娠高血圧症候群
上記2点の症状は、もともと肥満傾向の人、塩分やカロリーの多い食生活の人は発症しやすいですが、高齢出産となるとさらにリスクが高まります。
ちなみに初産で発症せず、第2子以降の妊娠でなってしまう人もいます。
妊娠糖尿病
妊娠すると胎盤から分泌されるホルモンの影響でインスリンが効きにくくなると同時に、血糖値が高まり妊娠糖尿病となります。
いままで糖尿病でなかったのに、妊娠したことで糖尿病になってしまったケースが「妊娠糖尿病」です。
妊娠糖尿病になると、流産早産のリスクが高まり、巨大児や低血糖、心臓の肥大などが起こりやすくなります。
また母体への影響として、妊娠高血圧症候群を合併したり、網膜症や腎症を引き起こしたり、羊水の過多や巨大児のため難産のリスクも高まったりするのです。
妊娠高血圧症候群
妊娠20週以降、もともと高血圧の症状がなかった人の血圧が上がってしまうことを「妊娠高血圧症候群」といいます。
高血圧のほか、肝臓や腎臓の機能不全や脳出血、胎盤早期剥離、胎盤の機能低下による胎児の発育不全などが起こることも。
血管が傷つけられることが原因と考えられているため、高齢出産ではリスクが高まるといえます。
出産時のリスク
初産は、そもそも子宮口が開くまでに時間がかかり、陣痛が始まってから出産に至るまで「13時間」ほどかかります。
高齢出産の初産では産道や子宮口が固くなっていて、子宮口が全開になり、胎児が産まれるまでに時間がかかってしまうことも。
出産に時間がかかると、母体の疲労によって陣痛が弱まってしまい、自力での出産が困難になるため、帝王切開になる確率も高まります。
初産ならば、初めての育児に予想以上の体力を使うため、周りのサポートを手厚くする必要があるでしょう。
40歳以上の高齢出産であるときのリスクは?
40歳以上の高齢出産では以下の症状が現れる可能性が高まります。(20~34歳の発症頻度を1とした場合)
・ 妊娠高血圧症候群:2.5倍
・ 前置胎盤:3.5倍
・ 常位胎盤早期剥離:1.5倍
出典:生殖補助医療の現状からみた特定不妊治療助成のあり方|厚生労働省
前置胎盤とは、胎盤が正常より低い位置に付着し、子宮の出口の一部または全部を覆っている状態をいいます。
前置胎盤の場合、大量出血の危険があるため、ほぼ100%が帝王切開分娩となります。
常位胎盤早期剥離とは、赤ちゃんが生まれる前に胎盤が子宮壁から剥がれてしまうことをいいます。
胎盤が剝がれると同時に子宮壁から出血が起こり、母子ともに危険な状態になります。
まとめ
35歳以上の初産を高齢出産といいます。
医療の進歩により高齢出産が増えていることは事実ですが、高齢出産には様々なリスクが伴います。
卵子の老化や赤ちゃんの染色体異常など妊娠に至るまでのリスク、妊娠糖尿病や妊娠高血圧症候群など妊娠中のリスク、出産に時間がかかり帝王切開になりやすいなど出産のリスクが挙げられます。
40歳以上の高齢出産では、妊娠高血圧症候群、前置胎盤、胎盤早期剥離のリスクが高くなります。
これから出産を考えている35歳以上の初妊婦さんは、高齢出産のリスクを正しく知っておきましょう。
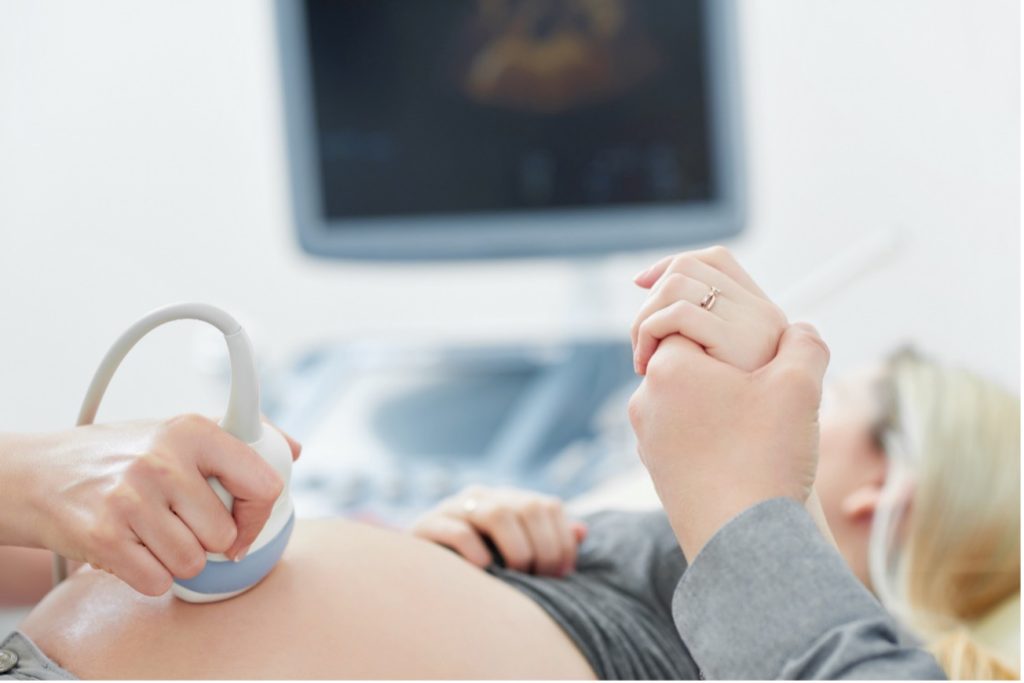
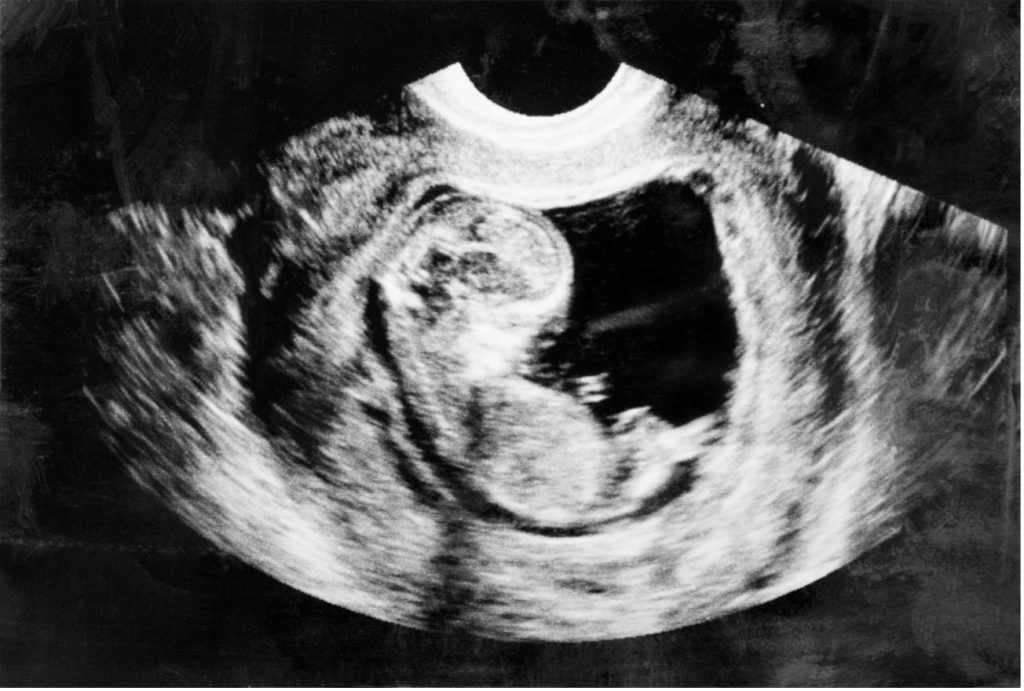
チャンスは出産時の一度きり。赤ちゃんの将来の安心に備えるさい帯血保管とは

うまれてくる赤ちゃんのために、おなかに赤ちゃんがいる今しか準備できないことがあるのをご存知ですか?
それが「さい帯血保管」です。
さい帯血とは、赤ちゃんとお母さんを繋いでいるへその緒を流れている血液のことです。この血液には、「幹細胞」と呼ばれる貴重な細胞が多く含まれており、再生医療の分野で注目されています。
このさい帯血は、長期にわたって保管することができ、現在は治療法が確立していない病気の治療に役立つ可能性を秘めています。保管したさい帯血が、赤ちゃんやご家族の未来を変えるかもしれません。
しかし採取できるのは、出産直後のわずか数分間に限られています。採血と聞くと痛みを伴うイメージがあるかと思いますが、さい帯血の採取は赤ちゃんにもお母さんにも痛みはなく安全に行うことができます。
民間さい帯血バンクなら、赤ちゃん・家族のために保管できる
さい帯血バンクには、「公的バンク」と「民間バンク」の2種類があり、公的バンクでは、さい帯血を第三者の白血病などの治療のために寄付することができます。
一方民間バンクでは、赤ちゃん自身やそのご家族の将来のために保管できます。現在治療法が確立されていない病気に備える保険として利用できるのが、この民間さい帯血バンクです。
ステムセル研究所は、国内シェア約99%を誇る国内最大の民間さい帯血バンクです。
ステムセル研究所が選ばれる理由

・1999年の設立以来20年以上の保管・運営実績あり
・民間バンクのパイオニアで累計保管者数は7万名以上
・全国各地の産科施設とのネットワークがある
・高水準の災害対策がされた国内最大級の細胞保管施設を保有
・厚生労働省(関東信越厚生局)より特定細胞加工物製造許可を取得
・2021年6月東京証券取引所に株式を上場
詳しい資料やご契約書類のお取り寄せは資料請求フォームをご利用ください。
さい帯血を保管した人の声
■さい帯血が本当の希望になりました(東京都 M・Y様)
※ほかの保管者からの声はこちら
さい帯血保管は、赤ちゃんへの「愛」のプレゼント。
赤ちゃんに会えるまでのもう少しの期間、ぜひ少しでも快適に、幸せな気持ちで過ごしてくださいね。
▼さい帯血保管について、もっと詳しく
この記事の監修者

坂田陽子
経歴
葛飾赤十字産院、愛育病院、聖母病院でNICU(新生児集中治療室)や産婦人科に勤務し、延べ3000人以上の母児のケアを行う。
その後、都内の産婦人科病院や広尾にある愛育クリニックインターナショナルユニットで師長を経験。クリニックから委託され、大使館をはじめ、たくさんのご自宅に伺い授乳相談・育児相談を行う。
日本赤十字武蔵野短期大学(現 日本赤十字看護大学)
母子保健研修センター助産師学校 卒業
資格
助産師/看護師/国際認定ラクテーションコンサルタント/ピーターウォーカー認定ベビーマッサージ講師/オーソモレキュラー(分子整合栄養学)栄養カウンセラー



